انتخاب نوع گرافت در جراحی بازسازی رباط صلیبی قدامی
انتخاب نوع گرافت در جراحی بازسازی رباط صلیبی قدامی
معمولا افراد که دچار پارگی کامل رباط صلیبی قدامی (ACL) می شوند تحت جراحی بازسازی رباط صلیبی قدامی قرار می گیرند. زمانی که تصمیم به جراحی گرفته می شود، باید مشخص گردد که از چه نوع گرافتی برای بازسازی رباط صلیبی قدامی استفاده شود. منابع مختلف تاندون برای بازسازی وجود دارد که هر یک مزایا و عوارض خاص خود را دارند. پزشک جراح با در نظر گرفتن شرایط بیمار بهترین گزینه و روش درمانی را انتخاب می کند.
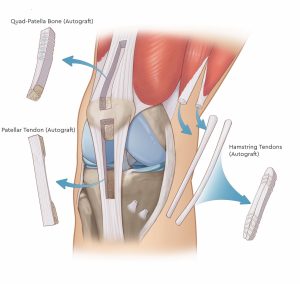
- اتوگرافت (Autograft) بافتی که از بدن خود بیمار گرفته می شود، بهترین و رایج ترین انتخاب جهت بازسازی بخصوص در جوانان می باشد. مطالعات نشان داده اند که پیوند های اتوگرافت معمولا موفق تر می باشند.
- الوگرافت (Allograft) در این روش از بافت اهدایی از جسد استفاده می شود. کاهش مدت زمان جراحی و کاهش تعداد و طول برش های جراحی از مزایای استفاده از بافت الوگرافت می باشند. در عین حال شانس بیشتر پارگی مجدد و خطر انتقال برخی بیماری های عفونی می تواند از عوارض استغاده از الوگرافت باشد.
عوارض استفاده از الوگرافت در بازسازی رباط صلیبی قدامی
- شانس بیشتر پارگی نسبت به اتوگرافت (3 برابر)
- افزایش احتمال عفونت
- خطر انتقال بیماری
امروزه الوگرافت در افراد با چاقی شدید، افراد بالای 45 سال، افراد با شلی لیگامانی، بازسازی های چند لیگامانی، اعمال جراحی مجدد (رویژن) به کار می رود.
انواع اتوگرافت های مورد استفاده در جراحی بازسازی رباط صلیبی قدامی
اتوگرافت استفاده شده در جراحی بازسازی رباط صلیبی قدامی می تواند شامل موارد زیر باشد:
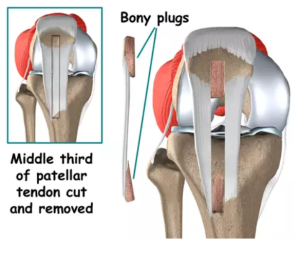
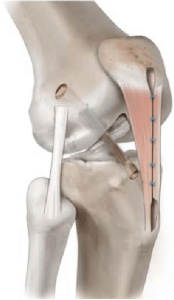
- پاتلا-تاندون پاتلا-تیبیا (bone-patella-bone) (قسمتی از استخوان کشکک- تاندون پاتلا-قسمتی از استخوان تیبیا)
دو انتهای تاندون پاتلا استخوانی بوده که کمک می کند بعد از جراحی ترمیم سریع تر صورت گرفته و همچنین بافت در جای خود محکم تر قرار بگیرد. بازسازی ACL با اتوگرافت تاندون پاتلا می تواند انتخاب مناسبی برای ورزشکاران حرفه ای و بیماران جوان می باشد.
اشکال این روش:
- درد بعد از عمل در محل برداشت گرافت
- درد هنگام زانو زدن که ممکن است تا مدتها بیمار را اذیت کند
جهت مطالعه ادامه این مطلب به انتخاب نوع گرافت در جراحی بازسازی رباط صلیبی قدامی مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
آسیب تاندون های اطراف زانو
آسیب تاندون های اطراف زانو
تاندون ها رشته های محکمی از بافت پیوندی هستند که عضلات را به استخوان ها متصل می کنند.
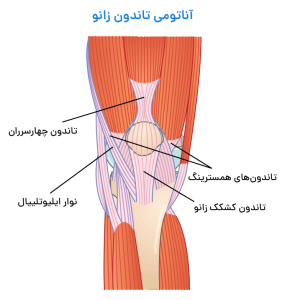
به طور کلی آسیب های تاندون عضله معمولا به علت اعمال نیروهای کششی شدید و ناگهانی به عضله در هنگام انقباض آن (به خصوص حین فعالیت ورزشی) ، ترومای مستقیم ، خستگی عضلانی و یا گرم نکردن کافی پیش از شروع تمرین ایجاد می شود.
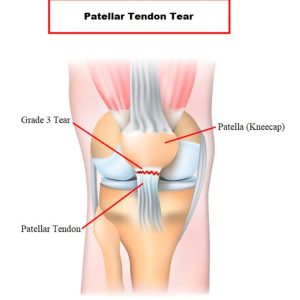
در برخی موارد نیز بیماری های مزمن ( مانند آرتریت روماتوئید، بیماری های مزمن کلیوی، دیابت، دیالیز، نقرس، لوسمی و عفونت و..) و یا استفاده از برخی داروهای حاوی ترکیبات کورتیکواستروئید و بعضی از آنتی بیوتیک ها ممکن است باعث ضعف شدن تاندون شده و یک نیروی مختصری می تواند موجب پارگی تاندون عضله شود.
سابقه آسیب اندام تحتانی و یا سابقه آسیب دیدگی قبلی عضله ، عدم انعطاف پذیری (سفتی عضلات)، ضعف عضلات، افزایش سن، عدم تعادل عضلانی نیز می توانند از علل آسیب های تاندون عضلات اطراف زانو باشند.
انواع آسیب های تاندون عضلات اطراف زانو شامل موارد زیر است:
- آسیب به تاندون عضله می تواند بصورت کشیدگی عضلانی و یا پارگی کامل و ناکامل فیبرهای عضلانی و تاندون و یا التهاب تاندون( تاندونوپاتی یا تاندونیت) باشد. پارگی های وسیع و کامل تاندون می تواند باعث آسیب های ناتوان کننده و نیازمند جراحی باشد.
- التهاب تاندون معمولاً با استفاده بیش از حد از این عضلات و یا تبدیل یک آسیب جدید به یک آسیب بهبودنیافته قدیمی در تاندون ایجاد شود. در برخی از افراد، این التهاب به دنبال یک آسیب ناگهانی رخ می دهد.
- در آسیب های شدیدتر ، ممکن است تاندون کاملا از استخوان جدا شود و یا حتی قسمتی از استخوان را همراه خود بکند، که به آن شکستگی کندگی (avulsion) گفته می شود.

علائم آسیب های تاندون عضلات اطراف زانو
- درد در ناحیه آسیب دیده : شدت درد در حین حرکت بیشتر می شود و ممکن است با تورم و یا کبودی در محل آسیب همراه باشد.
- ضعف قابل توجه در عضلات ناحیه زانو
- سفتی و تورم عضلات و مفاصل
- کاهش توانایی خم کردن زانو
- تشکیل میوزیت اوسیفیکان( استخوانی شدن بافت عضله) در سطوح شدید آسیب دیدگی
- هنگام فشار دادن یا لمس ممکن است قطعه استخوان جدا شده احساس شود
جهت مطالعه ادامه این مطلب به آسیب تاندون های اطراف زانو مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
محدودیت حرکتی مفصل زانو (Arthrofibrosis) پس از جراحی بازسازی رباط صلیبی قدامی
محدودیت حرکتی مفصل زانو (Arthrofibrosis) پس از جراحی بازسازی رباط صلیبی قدامی
تعداد کمی از بیمارانی که تحت جراحی های مفصل زانو مانند آرتروسکوپی، بازسازی رباط صلیبی قدامی و تعویض مفصل زانو قرار می گیرند ممکن است دچار محدودیت حرکت زانو شوند. در این بیماران با وجود روش جراحی مناسب و ظاهر رادیوگرافی خوب، بیمار از مفصلی دردناک با دامنه حرکتی کمتر از حد مطلوب شکایت دارد.
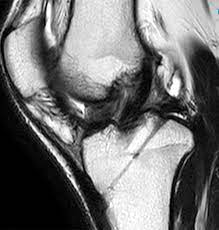
شایع ترین علت این عارضه، آرتروفیبروز یا ایجاد بافت اسکار در داخل مفصل زانو پس از جراحی است. آرتروفیبروز منجر به کاهش دامنه حرکت زانو، دردی که تا مدت طولانی بعد از جراحی باقی می ماند و در نتیجه ناتوانی بیمار در انجام فعالیت های روزانه می شود.
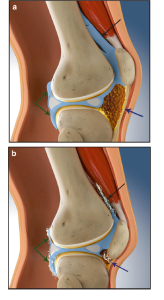
بیمار برای انجام فعالیت های روزمره خود حداقل نیاز به 95 تا 100 درجه دامنه حرکت دارد. معمولا محدودیت حرکت و سفتی زانو به سه صورت محدودیت در توانایی خم کردن زانو (flexion) ، محدودیت در توانایی صاف کردن زانو (extension) و یا محدودیت در فلکسیون و اکستنشن تقسیم می شود.
Arthrofibrosis مفصل زانو پس از جراحی بازسازی رباط صلیبی قدامی
محدودیت حرکتی (Arthrofibrosis) مفصل زانو یکی از عوارض جراحی بازسازی رباط صلیبی قدامی است. این عارضه بیشتر در بیمارانی رخ می دهد که فیزیوتراپی قبل یا بعد از جراحی را به منظور کاهش التهاب و افزایش دامنه حرکت زانو انجام نمی دهند.

از علل دیگر آن اشکالات تکنیکی حین جراحی مانند جلو قرارگرفتن تونل تیبیا یا فمور می باشد، و یا عوارض بعد جراحی مانند پیدایش بافت فیبروتیک قدام زانو مانند cyclops می باشد.
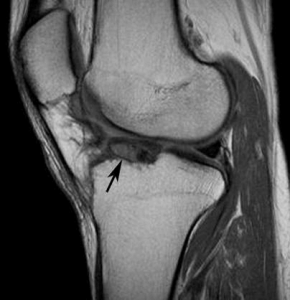
روش های درمان
تشخیص زودرس و انتخاب روش درمان مناسب نقش موثری در بازگرداندن دامنه حرکت زانو و بهبود عملکرد بیماران دارد. درمان های متعدد با توجه به شدت عارضه و با هدف بهبود عملکرد زانو، رضایت بیماران و کاهش درد که شامل درمان های غیرجراحی و یا جراحی می باشد عبارتند از:
جهت مطالعه ادامه این مطلب به محدودیت حرکتی مفصل زانو (Arthrofibrosis) پس از جراحی بازسازی رباط صلیبی قدامی مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
پارگی مجدد رباط صلیبی قدامی بعد از جراحی
پارگی مجدد رباط صلیبی قدامی بعد از جراحی
در حدود 10 درصد مواردی که تحت جراحی های بازسازی رباط صلیبی (ACL reconstruction) قرار می گیرند، دچار پارگی مجدد می گردند. در این موارد بسته به شدت پارگی و میزان آسیب دیدگی به جراحی مجدد (Revision ACL reconstruction) نیاز خواهد بود.
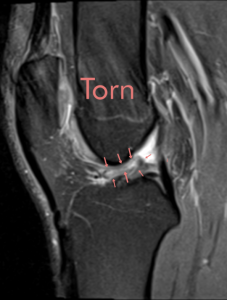
احتمال پارگی مجدد رباط صلیبی قدامی (ACL) بستگی به بسیاری از عوامل از جمله میزان فعالیت و شدت فعالیت جسمانی، سن، وضعیت عمومی سلامتی فرد، قدرت عضلانی، بازتوانی مناسب و عدم رعایت توصیه های پزشک دارد.
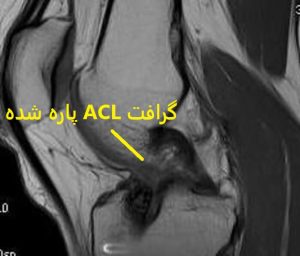
علت پارگی مجدد رباط صلیبی قدامی
به طور کلی، جراحی بازسازی مجدد رباط صلیبی قدامی یکی از رایج ترین جراحی های ارتوپدی می باشد.
در صورتی که شکست جراحی در 6 ماه اول بعد از جراحی رخ بدهد، علت آن معمولا عبارت است از:
- مشکلات تکنیکی جراحی (تونل فمور نامناسب، تونل تیبیا نامناسب، گرافت نازک یا آلوگرافت نامناسب
- ناپایداری ثانویه درمان نشده مفصل زانو، آسیب MCL (رباط های جانبی زانو) یا ALL، کنده شدن ریشه منیسک، آسیب رباط صلیبی خلفی، واروس شدید زانوها)
- عدم بهبود بافت پیوند شده و یا بازتوانی نامناسب می باشد
- انحراف شدید زانوها (واروس شدید)
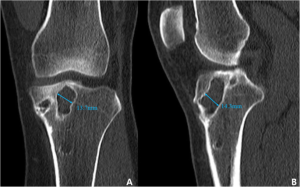
اما در صورتی که شکست جراحی بعد از 6 ماه رخ دهد، علت آن معمولا آسیب فیزیکی دوباره زانو می باشد.
- آسیب فیزیکی جدید به زانو یکی از علل شایع پارگی مجدد رباط صلیبی قدامی و شکست بازسازی ACLمی باشد.
- همچنین پس از جراحی عوارضی مانند عفونت می تواند احتمال پارگی مجدد را افزایش دهد.
- در مواردی که از آلوگرافت برای بازسازی ACL استفاده شده است نیز احتمال پارگی مجدد بیشتر است (3 برابر اتوگرافت)
- انجام فعالیتهای بیش از حد سنگین و زودهنگام در دوره توانبخشی، میتواند منجر به آسیب یا پارگی مجدد رباط صلیبی شود
- بطور کلی بازگشت به ورزش قبل از 9 ماه می تواند باعث پارگی مجدد گردد.
جهت مطالعه ادامه این مطلب به پارگی مجدد رباط صلیبی قدامی بعد از جراحی مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
پارگی ریشه منیسک در افراد میانسال
پارگی ریشه منیسک در افراد میانسال
پارگی ریشه منیسک می تواند منجر به درد قابل توجه زانو، اختلال عملکرد، بی ثباتی زانو شود. در دو گروه افراد احتمال بروز این عارضه وجود دارد.
گروه اول شامل ورزشکاران جوان است که پارگی بر اثر تروما اتفاق می افتد و می تواند شامل آسیب به ACL، PCL و سایر رباط های زانو باشد. در این شرایط معمولاً توصیه می شود همزمان با بازسازی رباط زانو، ترمیم ریشه منیسک نیز انجام شود. عدم ترمیم پارگی ریشه منیسک در این شرایط می تواند منجر به آرتروز زودرس، شکست بازسازی رباط صلیبی و بروز مشکلات بعدی زانو شود.
گروه دوم بیمارانی که ممکن است دچار پارگی ریشه منیسک شوند، معمولاً افراد میانسال (بالای 40 سال) هستند. این عارضه بیشتر در خانمها در سنین 40 تا 60 سال رخ می دهد. میزان بروز آن در افراد دچار اضافه وزن بیشتر است.
پارگی ریشه منیسک به دو نوع تروماتیک و دژنراتیو تقسیم بندی میشود و در اکثر موارد در ناحیه شاخ پشتی منیسک رخ میدهد. پارگیهای تروماتیک ریشه منیسک اغلب در منیسک خارجی بروز می کند.
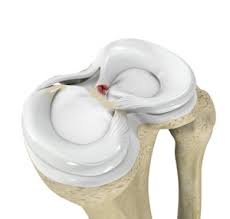
مکانیسم آسیب پارگی ریشه منیسک در افراد میانسال
به دلیل فغایتهای روزانه و استفاده مداوم از مفصل زانو یا در حین فعالیتهایی مانند بلند کردن اشیا سنگین و ایجاد فشار روی مفصل زانو، بعد از خم نگه داشتن زانو وقتی سعی می کنند زانو را صاف کنند با احساس درد شدید در مدیال زانو همراه است. حتی ممکن است وزن گذاری روی اندام بسیار دردناک باشد.
عواملی مانند چاقی، ضعف عضلانی، آسیب های قدیمی و بیماری هایی مانند آرتروز ریسک پارگی ریشه منیسک را افزایش می دهند.
علائم پارگی ریشه منیسک
علائم پارگی ریشه منیسک ممکن است شامل تورم مختصر، درد، محدودیت حرکتی زانو باشند.
در هنگام معاینه بالینی در هنگام فشار دادن ناحیه، درد شدید در قسمت داخل و خلف زانو حس می شود، که با خم کردن زانو تشدید می شود.
جهت مطالعه ادامه این مطلب به پارگی ریشه منیسک در افراد میانسال مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت